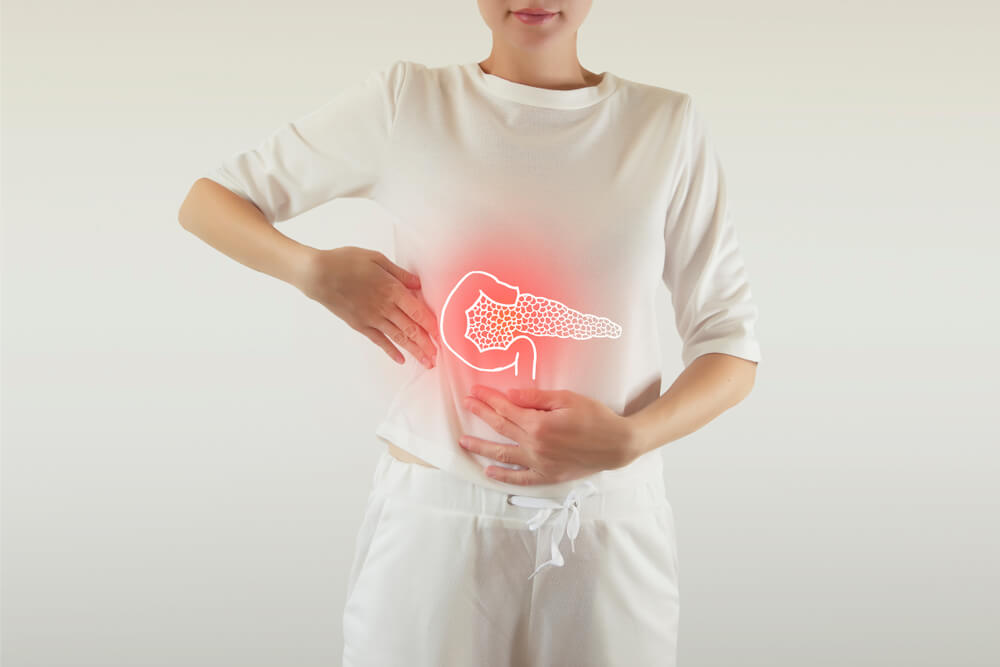
A pancreatite é uma doença perigosa, pois pode começar a partir de um sintoma comum a tantas outras condições de saúde, muitas delas sem gravidade.
Estamos falando sobre dores abdominais, que costumam ser um sinal de alerta nesse caso.
Não significa que todo aquele que sente dor na região pode estar acometido de pancreatite – e é por isso que o diagnóstico médico é tão importante.
Junto a ele, vem o tratamento, que hoje se beneficia também da Cannabis medicinal.
Para saber mais sobre a doença, seus sintomas e formas de enfrentamento, prossiga na leitura.
O que é pancreatite?
A pancreatite (CID-10, K85 e K86) é o desenvolvimento de processos inflamatórios no pâncreas, uma glândula localizada na parte de cima do abdômen, cuja função é digerir os carboidratos e as gorduras.
Ele também é responsável por produzir dois hormônios indispensáveis para o controle dos níveis de açúcar no sangue: o glucagon e a insulina.
O primeiro é produzido quando esses níveis estão baixos, enquanto o segundo entra em ação quando o açúcar está elevado.
O que é pancreatite aguda?
De acordo com a pesquisa nacional sobre condutas na pancreatite aguda, no Brasil, são registrados 15,9 casos por ano a cada 100 mil habitantes.
Essa é uma doença causada pelo cálculo biliar, ou pedra na vesícula, um tipo de depósito endurecido que impede o pâncreas de desempenhar as suas funções, gerando uma inflamação.
Esses cálculos podem ser de cor amarelada, quando são formados por colesterol não eliminado, ou negras/amarronzadas, quando há excesso de bilirrubina.
O que é pancreatite crônica?
Quadros de pancreatite aguda não curados, com o tempo, podem evoluir, configurando-se a pancreatite crônica.
Nesse caso, os danos são permanentes, fazendo com que o órgão deixe de produzir as enzimas necessárias para a digestão de gorduras e carboidratos.
Na forma crônica, a enfermidade também pode dar origem à diabetes, doença endócrina na qual a produção de insulina e glucagon passa a ser insuficiente.
Outra possível causa da pancreatite crônica é a fibrose cística, condição genética que provoca o acúmulo de secreções em órgãos como os pulmões e no trato digestivo.
O que leva à pancreatite?
A causa da pancreatite se relaciona com o acúmulo das enzimas digestivas produzidas pelo pâncreas em seu interior.
Em condições normais, elas devem ser acionadas apenas no intestino delgado, mas, para pessoas expostas a fatores de risco, esse processo falha.
São essas enzimas acumuladas que levam à degradação das células do pâncreas, causando inflamações e prejuízos em suas funções normais.
Como vimos, se a doença não for tratada, pode evoluir para a sua forma crônica, na qual o paciente passa a ter problemas para digerir gorduras.
Quais são os medicamentos que causam pancreatite?
Como veremos mais à frente, os principais fatores causadores da pancreatite são relativamente bem conhecidos, sendo o primeiro deles o alcoolismo.
No entanto, em alguns casos, ela também pode ser desencadeada pelo uso de certos medicamentos, com destaque para os indicados na tabela abaixo.
| Medicamento | Função |
| Metildopa | Tratamento de hipertensão gestacional e pré-eclâmpsia |
| Azatioprina | Imunossupressor |
| Amiodarona | Vasodilatador |
| Lamivudina | Antirretroviral |
| Codeína | Tratamento da dor e antitussígeno |
| Losartana | Tratamento de hipertensão arterial |
| Mesalazina | Tratamento de doenças inflamatórias intestinais |
| Furosemida | Diurético |
| Sinvastatina | Redução dos níveis de colesterol LDL e triglicerídeos |
| Enalapril | Tratamento da hipertensão |
| Perindopril | Tratamento da hipertensão |
Importante observar que cada um dos medicamentos citados pode causar pancreatite, mas não há certeza de que isso aconteça.
Além disso, eles são prescritos por possuir eficácia no tratamento de determinada doença ou condição de saúde.
Ou seja, se o médico o receitou, deve o paciente seguir a orientação.
Quais são os sintomas da pancreatite aguda?
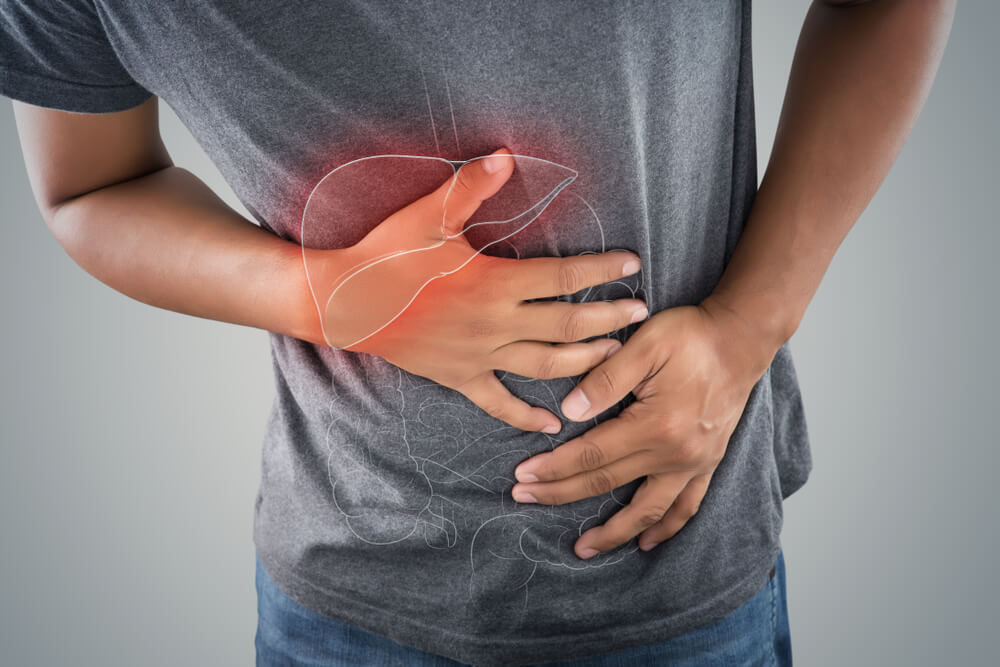
Como toda doença inflamatória, a pancreatite apresenta sintomas bastante característicos.
De qualquer modo, para um diagnóstico preciso, é necessário realizar exames que vão detectar se de fato há pedras obstruindo o pâncreas.
Em geral, são prescritos testes de imagem e laboratoriais para aferir a dosagem das enzimas lipase e amilase no sangue.
Ambas são produzidas pelo pâncreas e, quando os seus níveis estão alterados, pode indicar um quadro de inflamação.
Veja a seguir quais são os sintomas associados à pancreatite aguda e de que maneira eles costumam se manifestar.
Dores abdominais
O sintoma principal da pancreatite é a dor na parte superior do abdômen, que costuma ser progressiva e constante, ou seja, tende a piorar conforme o tempo passa.
Na forma aguda da doença, a dor também pode piorar minutos após comer ou beber algo, especialmente quando se ingere alimentos gordurosos.
Ela ainda pode irradiar para a região dorsal e piorar quando se deita de costas.
Em geral, essas dores são muito fortes e súbitas, o que não deixa escolha ao paciente, que precisa procurar auxílio médico imediatamente.
Náuseas e vômitos
A função principal do pâncreas é, como vimos, digerir gorduras e carboidratos.
Quando acometido pela pancreatite, esse processo digestivo deixa de acontecer, o que leva a pessoa a sentir náuseas e vomitar com frequência.
O mais comum é que eles ocorram concomitantemente às dores, o que reforça a necessidade de atendimento médico de urgência.
No entanto, há casos em que as dores não são tão fortes e os vômitos não acontecem, o que pode levar a pessoa a adiar a consulta.
Febre
A febre, também chamada de pirexia, é um estado no qual a temperatura corporal sobe acima de 37,5º como mecanismo para acelerar o tempo de resposta celular.
Trata-se de um sinal inequívoco de que algo não vai bem no organismo, por isso, qualquer elevação de temperatura deve ser imediatamente investigada.
Um aspecto a ser destacado é que o aumento de temperatura em níveis pouco acima do normal caracteriza o chamado estado febril.
Nesse caso, as medições com termômetro devem ser feitas periodicamente para avaliar se a temperatura se normaliza ou não.
Icterícia
A obstrução do ducto biliar pode levar, em alguns casos, ao surgimento de icterícia, cujo sinal é o amarelamento da parte branca dos olhos e da pele.
Essa condição é causada pela excreção insuficiente da bilirrubina, substância derivada da decomposição da hemoglobina do sangue.
Em circunstâncias normais, ela é eliminada normalmente pelo sistema digestivo.
Já em pessoas com pancreatite, ela passa a acumular no ducto biliar, causando a icterícia obstrutiva.
Vale ressaltar que esse é um possível sintoma, nem sempre verificado em todos os casos de pacientes diagnosticados com pancreatite aguda.
Quais são os sintomas da pancreatite crônica?
Como vimos até aqui, quando a pancreatite não é tratada, evolui para a sua versão crônica, condição em que as funções do pâncreas são comprometidas.
Isso porque, no tipo agudo da doença, em geral, o processo inflamatório pode ser curado em poucos dias ou, no máximo, algumas semanas.
Um dos sinais inequívocos da modalidade crônica da enfermidade é a formação de fibrose (tecido cicatricial) no pâncreas.
Quando isso acontece, as células responsáveis pela secreção das enzimas digestivas morrem, levando à falência do órgão.
Os sintomas da pancreatite crônica são, portanto, mais graves, se comparados com os da versão aguda.
Veja quais são eles.
Esteatorreia
Quando o pâncreas vai mal, uma das consequências é a digestão precária da gordura ingerida na alimentação.
Dessa forma, ela não é digerida, passando pelo trato digestivo sem ser absorvida até a sua eliminação junto com as fezes.
Essa é a causa da esteatorreia, um sintoma da pancreatite cujas características são fezes acinzentadas ou de cor mais clara, de aparência oleosa e em grande volume.
Em indivíduos normais, a quantidade de gordura eliminada nas fezes não deve ultrapassar os 6 gramas.
Portanto, qualquer concentração acima disso configura um quadro de esteatorreia.
Perda de peso
Ainda que a pessoa com pancreatite tenha uma alimentação normal, ela perde peso muito rapidamente.
Isso porque, sem as enzimas digestivas secretadas pelo pâncreas, o corpo já não é mais capaz de absorver os nutrientes de maneira correta, causando desnutrição.
Esse quadro pode ser agravado caso a pancreatite crônica evolua para a diabetes, condição na qual se somam as complicações originadas pelo excesso ou falta de açúcar no sangue.
Fortes dores abdominais
Além da febre, outro componente fisiológico que sinaliza problemas no corpo é a dor.
Na versão crônica, elas são constantes, intensas e, via de regra, insuportáveis.
Como você agora já sabe, a dor da pancreatite é localizada na parte superior do abdômen.
Embora esse seja um sintoma preponderante em todos os casos da doença, a dor nessa região nem sempre indica inflamação no pâncreas.
Por essa razão, é preciso fazer exames que ajudem a eliminar a possibilidade de outras enfermidades, como o câncer pancreático.
Quais são os fatores de risco da pancreatite?
Ainda que a pancreatite possa ser hereditária, na maior parte dos casos, ela surge em decorrência da exposição a fatores de risco.
Há também situações em que ela é desencadeada por problemas no sistema imunológico, quando se configura a pancreatite autoimune.
Porém, são os aspectos exógenos os que mais contribuem para o desenvolvimento da doença, a qual, como vimos, consiste em um processo inflamatório.
Confira abaixo os principais fatores de risco associados à pancreatite e entenda por que eles estão quase sempre ligados aos registros dessa enfermidade.
Alcoolismo
Poucas substâncias são tão nocivas ao pâncreas quanto o álcool.
Ele é um verdadeiro vilão para a saúde e o fator de risco número um para desenvolver pancreatite.
Certamente, nem todas as pessoas que consomem álcool serão vítimas da doença, no entanto, quanto maior for a ingestão, maiores serão as chances de isso acontecer.
Afinal, o álcool em grandes quantidades exerce uma ação tóxica sobre o pâncreas, sendo determinante para o desenvolvimento da fibrose pancreática.
Tabagismo
O hábito de fumar não prejudica somente o sistema respiratório.
Além de ser um fator de risco para condições como câncer no pulmão, o tabagismo também pode causar doenças gastrointestinais, inclusive a pancreatite.
De acordo com o Oncoguia, as chances de ter a enfermidade é duas vezes maior em fumantes, que respondem por 25% dos casos diagnosticados.
Portanto, um em cada quatro indivíduos com inflamação no pâncreas tem o hábito de fumar.
Cálculo biliar
A colelitíase é causada pelo acúmulo na vesícula biliar de colesterol vindo do fígado.
Se esse excesso não é eliminado, ele gera cristais, mais conhecidos como cálculos biliares.
O perfil para esse tipo de fator de risco para a pancreatite é formado por pessoas do sexo feminino e com obesidade.
Também pode desenvolvê-lo quem tem histórico familiar para essa condição, idade avançada ou que tenha perdido muito peso rapidamente.
Histórico familiar
A genética é um fator de risco para grande número de doenças – entre elas, a pancreatite.
Tanto é que, quando ela se relaciona com esse aspecto, é chamada de pancreatite crônica hereditária.
Isso significa que, ao longo da vida, a pessoa terá 50% de chances de desenvolver a doença.
A versão hereditária da pancreatite é causada pela mutação N29T no gene PRSS1, responsável por codificar a enzima tripsinogênio catiônico.
Outros fatores de risco
Existem, ainda, outros possíveis fatores de risco associados aos casos de pancreatite aguda.
Alguns deles são:
- Elevação nos níveis de cálcio no sangue (hipercalcemia), que por sua vez pode ter como causa o hiperparatiroidismo
- Tratamentos para cálculos biliares com colangiopancreatografia retrógrada endoscópica
- Infecções em geral
- Hipertrigliceridemia
- Lesões abdominais
- Câncer de pâncreas.
Cabe ao clínico geral ou gastroenterologista investigar o quadro para detectar as prováveis causas, além de afastar a possibilidade de outras doenças com os mesmos sintomas.
Pancreatite prevenção: o que fazer?
A melhor forma de prevenir a pancreatite é evitar se expor aos fatores de risco para a doença.
Como você viu, tabagismo e alcoolismo são os dois mais fortemente associados aos casos dessa enfermidade.
Pessoas com predisposição genética devem ficar ainda mais atentas, já que, nessa condição, se expor a qualquer fator de risco potencializa as chances de desenvolver pancreatite.
Atenção também aos remédios que podem causar a doença: converse com seu médico sobre isso.
Quais são os riscos de uma pancreatite?
Embora a pancreatite aguda seja perfeitamente tratável e não deixe sequelas, nos casos em que ela se torna crônica, o paciente sofre uma série de complicações.
A principal delas é a falência do pâncreas, que deixa de exercer a sua função de digerir a gordura ingerida na dieta e de produzir glucagon e insulina.
Com isso, a evolução para um quadro de diabetes é certa, o que traz prejuízos na qualidade de vida, reduzindo a sua expectativa.
Quando a pancreatite pode levar à morte?
Segundo o 9º Atlas de Diabetes, o Brasil tem hoje mais de 17 milhões de adultos entre 20 e 79 anos portadores de diabetes.
Ainda que essa seja uma doença crônica controlável, em certos casos, ela pode ser fatal, especialmente para pessoas idosas.
Sendo assim, a pancreatite pode ser, de modo indireto, uma forma de se abreviar a vida, desde que ela evolua para uma diabetes.
Pancreatite diagnóstico: como funciona?
O primeiro passo para diagnosticar pancreatite é a anamnese do paciente, a partir da qual ele relata ao médico o que está sentindo e se o tipo de dor descrita é compatível com a da doença.
Em seguida, o profissional deverá prescrever testes laboratoriais para detectar os níveis de amilase e/ou lipase e se eles estão dentro dos seus respectivos limites máximos.
Também são prescritos exames de imagem como tomografia computadorizada ou de ressonância magnética na região do abdômen.
Quais são os tratamentos disponíveis para pancreatite?

Por ser um processo inflamatório, o tratamento para a pancreatite é feito com base em medicamentos para aliviar a dor.
Normalmente, essa é uma doença autolimitada, o que significa que, depois de uma piora, ela entra em remissão de forma natural, sem a necessidade de qualquer intervenção.
Já no caso da pancreatite crônica, podem ser prescritos analgésicos contra a dor e tratamento de reposição das enzimas perdidas em virtude da deterioração do pâncreas.
Como funciona o tratamento alternativo com canabidiol?
O que talvez nem todos saibam é que o canabidiol (CBD), um dos canabinoides extraídos das plantas do gênero Cannabis, pode ser eficaz para atenuar os sintomas da pancreatite.
Conforme aponta um estudo conduzido pela Escola de Medicina de Mercer, nos Estados Unidos, a presença de receptores CB1 e CB2 no pâncreas potencializa a resposta em reação ao processo inflamatório.
É mais uma evidência que sugere a eficácia de uma substância natural com poucos efeitos adversos, inclusive no tratamento da pancreatite aguda.
O que os cientistas já sabem sobre os efeitos do CBD para pancreatite?
Há também outros estudos que apontam para um futuro promissor em relação à Cannabis medicinal no tratamento da inflamação no pâncreas.
Em um deles, no qual o canabidiol contra a pancreatite foi testado em camundongos, houve respostas positivas ao medicamento, que exerce efeito anti-inflamatório.
Vale destacar, ainda, um estudo que sugere a eficácia do CBD no tratamento do câncer pancreático, realizado por cientistas da Universidade de Melbourne, na Austrália.
Como encontrar um médico que prescreve canabidiol?
No Brasil, o mercado de medicamentos à base de canabidiol e de outros canabinoides é ainda restrito.
Dessa forma, nem todos os profissionais estão dispostos ou têm o conhecimento necessário para prescrever remédios contendo essas substâncias.
Por isso, o portal Cannabis & Saúde coloca médicos prescritores de CBD e pacientes em contato direto por meio de uma lista de especialistas online.
Basta escolher o profissional mais próximo para ter acesso aos tratamentos com produtos feitos com Cannabis medicinal.
Conclusão
Pelo papel que o pâncreas desempenha, fica mais do que evidente que a pancreatite deve ser levada a sério.
Embora a doença seja autolimitada, em certas situações, ela pode evoluir para a versão crônica.
Nesse caso, as complicações advindas dessa condição são muito mais graves, algumas irreversíveis.
Com o CBD, surge mais uma oportunidade de tratar a pancreatite sem a necessidade de medicamentos sintetizados e os seus efeitos colaterais relacionados.
Temos certeza de que, agora, você pode levar boas notícias a possíveis familiares e amigos portadores dessa doença.
Para ter acesso a mais conteúdos como este, siga acompanhando o portal Cannabis & Saúde, a sua fonte de informação segura sobre canabidiol.